Турецкая ветрянка симптомы у детей. Вирус Коксаки: стоит ли бояться
Вирус Коксаки продолжает тревожить как жителей Турции, так и ее гостей.
Несмотря на утверждения специалистов о том, что Коксаки это энтеровирус, который не является опасным и легко лечится, страх перед этим вирусом не угасает. Кстати, у взрослых он способен вызвать самые разные осложнения, вплоть до смертельно опасных.
Вакцины от вируса Коксаки не существует, нет и какого-то определенного препарата, который может уничтожить именно этот патоген.
Часть туристов решила поменять путевку в Турцию на другую страну, но многие все же не стали подаваться панике и отказываться от намеченной поездки. Минздрав страны отмечает, что поводов для паники нет. Несмотря на это, посещаемость турецких курортов упала вдвое. Люди боятся "турецкой ветрянки", именно так ее прозвали пользователи соцсетей.
Вирус Коксаки добрался и до Грузии - в месяц появляется по нескольку случаев. "Ничего нового и сверхъестественного не происходит" — так прокомментировали это в Национальном центре по контролю заболеваний и общественного здоровья.
Что касается Турции, на данный момент наиболее зараженными вирусом курортами считаются Кемер, Белек, Сиде, Анталья и Аланья.
Первый случай заболевания вирусом Коксаки был зафиксирован в августе в Аланье. Заболел восьмимесячный ребенок, которого на отдых привезли родители. Примечательно, что этим вирусом больше болеют дети в возрасте до 14 лет.
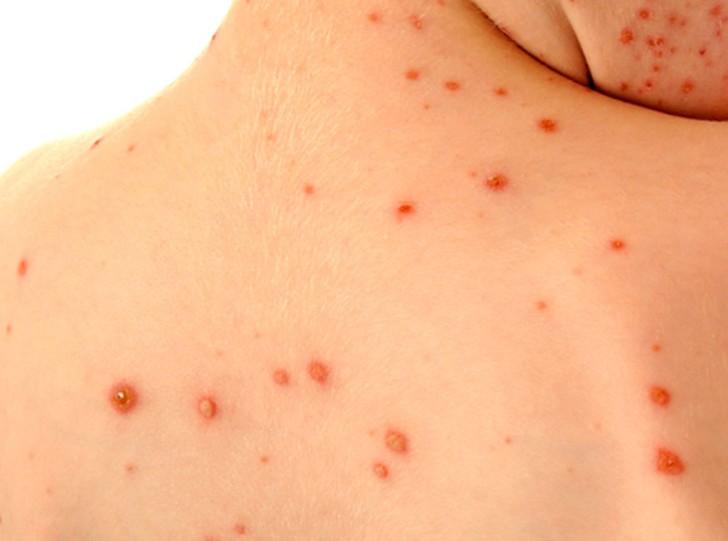
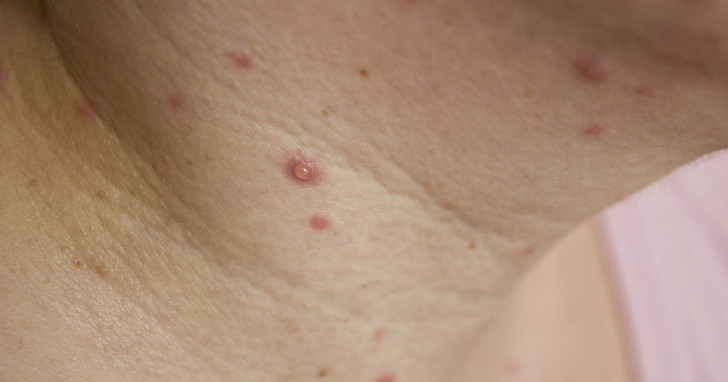
Заболевание продолжается от 7 до 10 суток. Как правило, первые признаки проявляются в виде общей интоксикации организма, расстройства кишечника, повышения температуры тела, сыпи на коже на ступнях, ладонях и ротовой полости.
Профилактика
Основные профилактические меры включают тщательное мытье рук и необходимость прикрывать рот платком или хотя бы ладонью при кашле и чихании. Вирус Коксаки распространяется путем прямого контакта человека с человеком. Он очень заразен и распространяется чаще всего через кашель и чихание. Риск заразиться Коксаки-инфекцией является самым высоким среди детей младше 5 лет. Беременные женщины могут передавать вирус Коксаки новорожденным.
Если в семье заболел один ребенок, то все другие члены семьи под угрозой. Поэтому заболевший ребенок должен иметь отдельные столовые приборы и игрушки, пеленки, одежду и полотенца, а также постельное белье. Всем членам семьи заболевшего рекомендуется почаще обрабатывать руки спиртовыми антисептиками.
Главное - это гигиена.
Во время болезни важно, чтобы больной пил много жидкости. Коксаки и энтеровирусные заболевания коварны, они могут возбудить менингит. При бактериальном осложнении, нужно начать лечение антибиотиками, какими именно и в каких дозах должен решить квалифицированный врач.
Берегите себя и родных!
Вирус Коксаки у детей впервые был диагностирован в небольшом американском городке с одноименным названием. Но недуг оказался очень заразным и быстро «покорил» весь земной шар.
По первым симптомам недомогание легко спутать с ветрянкой, простудой или аллергией. Но, в отличие от них, болезнь здесь провоцирует энтеровирус, размножающийся в желудочно-кишечном тракте. Возбудитель высокоактивен и способен поражать любые органы и ткани. Важно вовремя выявить симптомы и начать лечение: недуг вызывает серьезные осложнения.
От инфекции обычно страдают дети от 2 до 9 лет. Крохи до года болеют реже, а против малюток до трех месяцев вирус практически бессилен: спасают иммунные клетки, переданные мамой. Ребятишки старше 10 лет и взрослые обычно переносят недуг бессимптомно и сразу приобретают иммунитет. Переболевшие малыши также защищены от повторного заражения. Однако, наличие иммунитета к одному штамму вируса не обеспечит иммунитета от другого.
Возбудитель очень заразен и устойчив к внешним воздействиям. Он не погибает при обычных условиях вне носителя в течение недели. Ему не страшен спирт, хлорная и желудочная кислота. Уничтожить его можно методом кипячения, применением йода, перекиси водорода, ультрафиолета.
Вирус Коксаки
Антитела грудного молока частично нейтрализуют возбудитель, поэтому, даже если грудничок заразится, недуг может пройти в легкой форме.
При попадании в организм Коксаки размножается в тканях кишечника, иногда – дыхательных путей. Затем вирусы просачиваются через кровоток к другим органам и провоцируют развитие разнообразных патологий.
Инкубационный период до проявления первых признаков – от двух до шести дней. Если кроха переболел этим недугом, он приобретет иммунитет. Важно учитывать, сколько заразен малыш после стихания симптомов. Считается, что коксакиевирусы наиболее заразительны в течение первой недели от момента появления симптомов. Однако жизнеспособные вирусные микробы были обнаружены в дыхательных путях в течение трех недель, а затем в фекалиях до восьми недель после появления первых симптомов, но в течение этого времени вирусы были менее заразными.
Таким образом, ребенок должен быть на карантине в течение 1 недели, с момент появления первых признаков заболевания и 2 недель, после их стихания.
Важно! Ребенок может быть заразным и для взрослого, в случае если у взрослого ослаблен иммунитет.
Способы инфицирования
При тесном контакте с больным приятелем или подружкой, ребенок заражается практически всегда, если только он до этого не переболел недугом. Заразиться вирусом Коксаки можно несколькими способами:
- фекально-оральным (через грязные руки и предметы обихода);
- воздушно-капельным (от больного ребенка).

Чтобы уберечь дитя от заражения, надо исключить контакты с инфицированными, следить за соблюдением гигиены и избегать массовых скоплений народа во время эпидемий. Если вы заметили, что кроха поднял на улице грязный предмет, нужно вымыть и продезинфицировать ему ручки – так риск подхватить опасный возбудитель снизится.
Наиболее частыми признаками и симптомами коксакивирусных инфекций являются изначально лихорадка, плохой аппетит, боль в горле, кашель и недомогание (чувство усталости). Этот инкубационный период длится от одного до двух дней. Болезненные области во рту развиваются примерно через день или два после начала лихорадки и развиваются в маленькие папулы (высыпания), которые могут лопаться.
Основные симптомы вируса Коксаки у детей
Рассматривая симптомы вируса, можно выделить основные:
- Резкий скачок температуры до 39 градусов и выше;
- Боль в горле, с образованием водянистых папул (высыпаний);
- Сыпь на коже (фото сыпи ниже)


Самый же характерный признак этого энтеровируса – появление сыпи на ладонях, ступнях, во рту и вокруг него. Как правило, сыпь появляется у детей в возрасте от 10 лет и младше. Волдыри похожи на те, что возникают при ветряной оспе, и сильно зудят. Но ветряночная сыпь охватывает все тело, а не отдельные участки. А для Коксаки у ребенка характерно локальное поражение «руки-ноги-рот». Могут быть задействованы другие области, такие как ягодицы и гениталии. У некоторых пациентов развивается конъюнктивит.
 Нечасто инфекция может привести к временному повреждению ногтей или слезанию ногтей (называемому онихомадезисом). Не стоит беспокоиться — на месте старого ногтя отрастет новый. Редко заболевание может прогрессировать, вызывая , миокардит, перикардит или энцефалит.
Нечасто инфекция может привести к временному повреждению ногтей или слезанию ногтей (называемому онихомадезисом). Не стоит беспокоиться — на месте старого ногтя отрастет новый. Редко заболевание может прогрессировать, вызывая , миокардит, перикардит или энцефалит.
Еще один нюанс: часто при этом недуге начинают слезать ногти. Но это не страшно – на месте старого появится новый ноготь.
Симптомы заболевания обычно пропадают спустя 7-10 дней с момента их появления. Однако места на коже, пораженные вирусом заживают дольше: как правило в течение 14 дней от момента появления высыпаний.
Иногда очаги инфекции возникают в детсадах и школах – тогда там объявляют карантин. Но чаще вспышки вируса Коксаки у детей приходятся на теплое время года, особенно в местностях с повышенной влажностью, на местах летнего отдыха. Эпидемиологическая обстановка возникала на курортах в Турции, в Таиланде, не избежал поветрия и Кипр. В 2017-м году в Турции то на одном, то на другом турецком курорте объявляют об ухудшении эпидемиологической обстановки. Родители часто не обращают на подобные предупреждения внимания, думая: «Если я ребенка в море не купаю, он и не заразится». Но кроха может подхватить вирус от другого малыша, через грязный песок, игрушки. Мамам и папам нужно быть предельно осторожными.
Виды вируса и формы болезни
Возбудитель недуга бывает двух типов: А и В. И каждый из них включает примерно 20 подтипов. Эта классификация строится на различии в том, какие последствия может вызвать инфекция. Заражение вирусами типа А способно привести к менингиту и недугам горла. Возбудители второго типа еще более опасны: они дают осложнения на сердце, мозг и мышечную систему, да и выздоровление длится дольше.
Инфекция может проявиться в разных формах:
Изолированный тип поражения
- Энтеровирусная ангина. Рост температуры, вялость, сонливость. У крохи сильно болит горло. А на слизистой рта высыпают гнойнички. При правильном лечении недуг проходит за неделю.
- Поражение желудка и кишечника. Понос желто-коричневого оттенка, лихорадка, рвота, боль в животе. Функции кишечника нормализуются в среднем на 10-й день, но сильная диарея отпускает на третьи сутки.
- Энтеровирусная лихорадка. Симптомы аналогичны ОРЗ. Самая легкая форма – проходит за 3 дня.
- Энтеровирусная экзантема. Равномерная краснота на коже головы, груди и рук, высыпания на конечностях, которые лопаются и подсыхают, образуя корочки, шелушатся. Недуг уходит через 10 дней.
- Гепатит. Поражение печени с увеличением этого органа и болями в правом подреберье. Характерны подташнивание, изжога, отсутствие аппетита. Время выздоровления зависит от начала лечения.
- Миалгия (плеврадиния). Поражение мышц с характерными болями, усиливающимися при движении, и скачками температуры. Обильное потоотделение и одышка, спазмы. Время выздоровления зависит от начала лечения.
Поражения глаз
- Конъюнктивит, увеит. Воспаление органов зрения, краснота век, слезотечение и точечные кровоизлияния на слизистой оболочке глаз. Длится в среднем 5-7 дней после начала лечения
Поражения сердечно-сосудистой системы
- Миокардит, перикардит, эндокардит. Понижение давления, боли за грудиной, тахикардия, одышка, аритмия, отечность. Тяжелая форма, возможен летальный исход.
Поражения нервной системы
- Энцефаломиокардит. Чаще встречается у новорожденных. Характеризуется признаками сердечной недостаточности – одышкой, аритмией, тахикардией, потерей аппетита. Ребенок бьется в , родничок становится выпуклым. В среднем от недуга погибает 2/3 инфицированных крох.
- Полиомиелит. Парезы и параличи ног, спазмы сосудов, нарушение дыхательного центра. Тяжелая форма, возможен летальный исход.
- Серозный . Поражение мозговых оболочек, сопровождающееся лихорадкой, параличами, судорогами, рвотой, сильной головной болью и обмороками. Тяжелая форма, возможен летальный исход.
Тревожные признаки и опасность вируса
 Педиатра необходимо вызывать, как только у крохи поднялась температура выше 38,. Однако есть признаки, при которых срочно требуется вмешательство врачей скорой помощи:
Педиатра необходимо вызывать, как только у крохи поднялась температура выше 38,. Однако есть признаки, при которых срочно требуется вмешательство врачей скорой помощи:
- сухость кожи, языка и губ, говорящие об обезвоживании;
- отказ от еды и походов в туалет «по-маленькому»;
- лихорадочное состояние более трех суток;
- синие пятна непонятного происхождения между пальцами и на теле.
Чаще всего ребенок выздоравливает без последствий. У крох до 2 лет могут проявиться побочные эффекты в виде лактозной непереносимости.
В тяжелых случаях Коксаки дает серьезные осложнения:
- железодефицитную анемию;
- отек легких;
- миокардит;
- менингит;
- диабет.
Возможен даже летальный исход, особенно у новорожденных.
Диагностика недуга производится очень тщательно, чтобы дифференцировать его с аллергией, ветрянкой, корью, краснухой, полиомиелитом и, конечно, ОРЗ. Конечно, основную подсказку дает синдром «рука-нога-рот». Но подтверждение диагноза необходимо. В этом помогают такие исследования, как анализ крови на РНК возбудителя и антитела к нему, кала, смыва со слизистой носа, соскоба с кожи или конъюнктивы. Может потребоваться обследование офтальмолога, отоларинголога, кардиолога и невролога.
Лечение вируса Коксаки
 Как лечить опасный недуг? Если он проходит в легкой форме, возможна терапия в домашних условиях. При ухудшении состояния требуется госпитализация в инфекционный стационар.
Как лечить опасный недуг? Если он проходит в легкой форме, возможна терапия в домашних условиях. При ухудшении состояния требуется госпитализация в инфекционный стационар.
Симптомы и лечение недуга связаны. Какие препараты обычно рекомендуют врачи:
- При жаре возможно дать ребёнку : «Ибупрофен», «Парацетамол», «Ибуфен».
- Интоксикацию снимут энтеросорбенты («Энтеросгель», активированный уголь и другие).
- Для уменьшения зуда показано применение местных или общих («Витаон Бэби», «Фенистил», «Супрастин», «Зиртек».
- От волдырей во рту применяют « », «Гексорал», «Орасепт», «Тантум-Верде».
- Быстрее справится с болезнью помогут иммуномодуляторы (« », « », «Сандоглобулин», «Интерферон») и комплексы с витаминами В. При приеме данных препаратов заболевание чаще всего протекает в легкой форме без обширных высыпаний.
Антибиотики при этой болезни применяют, если после расчесов присоединилась бактериальная инфекция. В других случаях они только навредят. Для полоскания рта и протирания волдырей используют лечебные растения – ромашку, кору дуба, календулу.
Насколько долго и часто нужно принимать те или иные препараты, может решить только врач.
Что рекомендует при лечении недуга известный педиатр Комаровский? Он советует давать крохе больше прохладного питья, чтобы уберечь от обезвоживания. Кормить малютку насильно не следует. Но если ребенок попросит поесть, стоит дать ему протертую, мягкую пищу. Отдайте предпочтение легким углеводным блюдам (овощам и фруктам, прошедшим тепловую обработку, кроме абрикосов, персиков, слив, свеклы – они обладают слабительным эффектом). Можно предложить малышу немного натурального подтаявшего мороженого. Не рекомендуются острые приправы, соленья и цитрусовые. Для обезболивания поврежденной слизистой используют «Холисал» или «Калгель».
Инфицирование Коксаки доставляет множество неудобств малышам и их родственникам. Вакцины от данного заболевания нет. Единственная профилактика вируса Коксаки – соблюдение личной гигиены и ограничение пребывания в людных местах, особенно в эпидемический период. Но полностью оградить кроху от высококонтагиозных возбудителей и предотвратить заражение сложно. Если дети все же заболели, скорей обращайтесь к врачу. Тогда излечение будет быстрым и результативным.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом. Будьте здоровы!
В этом году многие семьи во время отдыха на Азовском и Черном морях стали жертвами вируса, проявления которого напоминают ветряную оспу. В народе его быстро окрестили «турецкой ветрянкой». На самом деле, это вирус Коксаки, представитель энтеровирусных инфекций.
Высокая температура
Вирусу Коксаки — почти 70 лет, официальное название он получил в США. Ученые обнаружили его у группы детей, которые наблюдалась по поводу инфекции с клиническими симптомами, напоминающими паралитическую форму полиомиелита. Передается этот недуг воздушно-капельным путем, поэтому иногда его называют летним гриппом. Как правило, инфекцию подхватывают те, кто мало заботится о гигиене рук. Также хворь распространяется посредством плохо вымытой посуды, овощей, фруктов и через открытые водоемы. Всплески заболевания обычно наблюдаются в конце лета — начале осени в курортных городах, отелях и гостиницах. Инкубационный период — от 3 до 7 дней.
«Вне зависимости от географии и экономической ситуации в стране, 95% населения всего земного шара переносят вирус Коксаки. Даже после того как человек переболел, он может еще в течение шести месяцев выделять вирус вместе с фекалиями, и таким образом поддерживать эпидемиологический процесс. Стоит отметить, что данная форма вируса достаточно устойчива к холоду. Коксаки способен десятилетиями жить в замороженном виде при температуре — 70 0 С, а после того как его разморозили, снова проявлять активность. Зато боится высоких температур: при + 60 0 С погибает на протяжении 30 минут, кипячение убивает вирус моментально. Часто источником заражения является вода, поэтому один из методов профилактики — употребление ее в кипяченом виде. В коммунальной гигиене из дезинфицирующих средств лучше всего использовать те, которые содержат хлор и формалин. Именно эти компоненты мгновенно убивают вирус. Отмечу, что все существующие на сегодняшний день дезинфицирующие лосьоны на него практически не действуют», — говорит главный специалист по инфекционным заболеваниям департамента здравоохранения Днепровского горсовета Владимир Чумак.
Полиморфная инфекция
Специалисты обращают внимание на то, что основная сложность вируса Коксаки — в многоликости его проявлений: симптоматика может напоминать таковую у многих других заболеваний. Признаки, характерные для него:
— так называемая бостонская экзема — поражение сыпью рук, ног и полости рта, которая похожа на ветрянку, краснуху и корь;
— высокая температура, лихорадка, сухой кашель.
К тому же вирус Коксаки дает осложнение, которое, как правило, проявляется асептическим менингитом. Поэтому медики не рекомендуют самостоятельно ставить диагноз себе или ребенку, ведь данную болезнь легко спутать с десятком других недугов.
«Если ребенок или вы сами почувствуете первые проявления заболевания, сразу обратитесь к доктору. Он должен поставить вам диагноз и назначить дальнейшее лечение, потому что данная энтеровирусная инфекция — полиморфная, она может поразить любой орган и любую систему организма. Я настоятельно советую нашим гражданам не заниматься самолечением», — подчеркивает профессор — инфекционист Виктор Маврутенков.
По его словам, единственная профилактика заболевания, вызываемого вирусом Коксаки, — это коммунальная и личная гигиена. Взрослым рекомендуют особенно следить за тем, чтобы дети мыли руки, ведь именно они наиболее подвержены этому заболеванию. В группе риска и люди преклонного возраста. На данный момент в Днепропетровской области эпидемический порог не превышен. Правда, медики опасаются, что всплеск может наблюдаться в сентябре, когда жители региона вернутся с морского побережья домой и дети пойдут в школу.
Ситуация — обычная
По словам сотрудника лечебно-диагностического центра Днепропетровской медицинской академии, профессора — инфекциониста Виктора Маврутенкова, нынешняя ситуация в Днепре — самая обычная, так как пик распространения вируса Коксаки — с начала лета до середины осени. Активная диагностика заболеваемости говорит о том, что врачи информированы об особенностях проявления вируса и знают, как лечить заболевших. В основном, это дети, у которых, в отличие от взрослых, иммунная система окончательно не сформирована и не может противостоять вирусным «атакам».
Дарья Мирошниченко
Ветряная оспа – заболевание, которым большинство из нас успело переболеть в детском возрасте. Однако перейдя в статус родителей, вчерашние мальчики и девочки пугаются, когда видят признаки инфекционного заболевания у собственного ребенка. Как выглядят симптомы ветрянки, и почему возникает болезнь? Мы расскажем, как определить, что у малыша ветряная оспа и в какой помощи он нуждается после выявления этого заболевания.
Как выглядит ветрянка: первые признаки
Ветряная оспа, или, по-простому, ветрянка – детское инфекционное заболевание. Возбудитель – разновидность вируса герпеса Varicella Zoster, который передается от заразного ребенка другим членам детского коллектива.
Ребенок, заразившись ветрянкой, первое время будет чувствовать себя удовлетворительно. Лишь по окончанию латентного периода появятся начальные признаки ветрянки у ребенка.
Внешний вид сыпи при ветрянке

Как понять, что у малыша ветряная оспа? Отличительным ее признаком является сыпь розового цвета, представляющая собой выпуклые узелки не более 4-5 мм в диаметре.
Каждый узелок (папула) на теле больного проходит несколько стадий трансформации:
- После появления он начинает наполняться жидкостью и увеличиваться в размере, превращаясь в везикулу.
- Затем ее содержимое мутнеет, и она лопается.
- С этого момента начинается заживление ранки – она покрывается корочкой, которая позже отпадает.
Одновременно с этим у малыша может подняться температура, появиться ломота в суставах, общая слабость. Возможны легкие признаки респираторного заболевания.
Динамика болезни
Ребенок заболел ветрянкой – какова динамика возникновения симптомов этого заболевания? Температура бывает только в начале болезни, затем она постепенно нормализуется.
Прыщики появляются и исчезают волнообразно. Папулы очень быстро начинают захватывать все большую поверхность тела, но бывает, что они локализуются только на спине, животе и на сгибах конечностей. Пока длится острая стадия заболевания, на теле ребенка одновременно можно увидеть сыпь разной степени созревания.
На фото видно, как выглядят папулы, везикулы и подсыхающие корочки.

Параллельно с сыпью, которая часто захватывает лицо и даже голову под волосами, на слизистой рта может возникнуть энантема. Это те же прыщики, что и на теле, но после того, как они лопаются, на их месте остается небольшая язвочка с желтой окантовкой. После соответствующего лечения ранки во рту заживают.
Увидеть, как выглядят прыщики, можно, взглянув на фото.
 Папула
Папула  Везикулы
Везикулы  Высыпания разной степени созревания
Высыпания разной степени созревания  Сыпь в завершающей стадии
Сыпь в завершающей стадии Чаще ветрянкой заражаются дети младшего возраста. У годовалого ребенка и ребят до 12 лет болезнь обычно протекает без осложнений, переносится легко, формируя пожизненный иммунитет. Ветрянкой заболел подросток? Течение болезни будет тяжелее, чем у детей помладше. Хуже всего, если ветряная оспа настигнет взрослого, поскольку в этом случае заболевание переносится тяжелее всего.
Инкубационный период
Ветряная оспа протекает по типичному сценарию. После заражения наступает инкубационный период, который длится в среднем 2 дня:
- в это время вирус не проявляется, но он уже внедрился в слизистые оболочки дыхательных путей, затем попал в кровь;
- вместе с кровью и лимфой Varicella Zoster распространяется по всему организму, закрепляется в клетках кожи и слизистой, начиная там свою работу.
Где чаще проявляются пятна и узелки, откуда начинается распространение инфекции? В первую очередь они возникают на закрытых частях тела – спине, попе, животе. Реже – на руках и ногах.
Формы протекания ветряной оспы
Несмотря на то, что ветрянка – всем известное заболевание, она может протекать по-разному. Выделяют две разновидности ветряной оспы – типичная и атипичная. Симптомы типичной ветряной оспы описаны выше.
Атипичная ветрянка встречается редко и поражает людей с ослабленным иммунитетом. Выделяют такие формы нетипичной ветряной оспы:
- Рудиментарная – скрытое заболевание. Симптомы его настолько незначительны, что человек не замечает болезни.
- Пустулезная – этот тип болезни обычно отмечается у взрослых. Высыпания (пустулы) не спешат подсыхать, и превращаться в корочки. Со временем содержимое пузырей мутнеет, становится гнойным.
- Буллезная – сыпь на коже приобретает гигантские размеры и с трудом поддается лечению. Также возможны симптомы сильной интоксикации, после чего больной медленно и тяжело восстанавливается.
- Геморрагическая и гангренозная – встречается у людей с нарушениями свертываемости крови, которая наполняет пустулы. Со временем образуются язвочки и очаги некроза. Начинается гангренозная форма, которая может стать причиной летального исхода.
- Висцеральная – пузырьки с жидким содержимым появляются не только на теле, но и на внутренних органах. Встречается у грудничков, у которых ослаблен организм. Данная форма является смертельной.
 Легкую форму ветрянки родители на начальной стадии могут вообще не заметить
Легкую форму ветрянки родители на начальной стадии могут вообще не заметить Ветрянка может протекать в легкой форме, средней и тяжелой. Легкая форма болезни проявляется так:
- сыпь покрывает не все тело, а лишь отдельные участки;
- температура остается нормальной, либо слегка повышенной (37.1 -37.3°С);
- общее состояние удовлетворительное.
Средняя и тяжелая форма характеризуются значительными высыпаниями по всему телу, повышением температуры до 40°С, а также общим недомоганием. Тяжелая форма может длиться дольше недели и давать осложнения.
Как диагностировать заболевание и понять, что это ветряная оспа?

Очень редко ветрянку можно спутать с другим заболеванием. Определить наличие вируса Varicella Zoster на ранней стадии можно по результатам исследований (вирусоскопических, молекулярно-биологических). Однако чаще ветрянку диагностируют по виду пустул и везикул – как они выглядят, можно увидеть на фото выше:
- Как правило, на теле больного можно различить сыпь в разной стадии – начальная характеризуется розовыми выпуклыми прыщами, затем они переходят в пустулы и везикулы, наполненные жидкостью, и корочки.
- Также распознать заболевание можно по яркому симптому – во рту появляется энантема. По сути, это такая же сыпь, как на теле, но формирующаяся на слизистой.
- Вокруг пузырька заметно проявление красного ободка, а после того, как волдырь лопнет, на его месте образуется язвочка, которая со временем благополучно заживает.

Чем опасна ветрянка?
Ветрянка не относится к опасным заболеваниям, поскольку большинство больных переносят ее относительно легко. Однако у одного из двадцати заболевших могут развиться осложнения. Рассмотрим самые распространенные:
- Бактериальные поражения кожи, когда везикулы лопаются, а на их месте возникают гнойные образования (абсцессы).
- Воспаление легких, спровоцированное ветряночным вирусом, который проник в альвеолы дыхательных органов.
- Воспаление головного мозга – энцефалит. Возникает, если вирус разрушает нервные клетки мозга. Как правило, признаки осложнения появляются ближе к финишу заболевания – на 5 – 21 день после первых симптомов. Возможны головокружение, тошнота, вялость, потеря сознания.
- Осложнение на сердце – миокардит. Симптомы нарушения работы сердечной мышцы – высокая температура, учащенное сердцебиение, появление боли в груди.
- Лимфаденит. Заболевание может вызвать воспаление лимфоузлов, как правило, под мышками, в паху, на шее.
- Нефрит – заболевание участков почек под названием клубочки, которое может развиться к концу второй недели ветрянки.
- Осложнение беременности. На ранних сроках инфекция может стать причиной выкидыша, либо привести к отставанию в развитии плода. На поздних сроках вынашивания ребенка заболевание матери может создать условия для формирования у крохи ветряночного синдрома.
Первая помощь и эффективные способы лечения
Рассмотрим, как нужно лечить ветрянку. Так как заболевание вызывает вирус, эффективных способов воздействия на него не существует. Основная задача – не допустить осложнений и дать возможность организму самостоятельно побороть инфекцию. Не менее важно не давать малышу расчесывать ранки, чтобы со временем на их месте не образовались шрамы или оспины.
Медицинские препараты

Ключевым методом лечения ветрянки считают обработку высыпаний. Прыщи можно не обрабатывать антисептиком, но тогда во время расчесывания малыш может занести в ранку инфекцию (бактериальную):
- Узелки и пустулы смазывают зеленкой, раствором марганцовки, Фукорцином. Процедуру проводят 3-4 раза в день.
- Для снятия зуда и во избежание расчесывания маленькому пациенту дают антигистаминные средства. Педиатры обычно назначают Фенистил или Зодак в каплях. Детям постарше можно давать Супрастин по 1/2 таблетки перед сном.
- Также для лечения ветрянки используют противовирусные препараты, например, Ацикловир. Его можно принимать в таблетках, а мазью смазывать высыпания. Однако Ацикловир чаще применяют при тяжелом течении заболевания и лишь в начальной стадии. Перед применением нужно почитать описание препарата с пояснениями по дозировке.
- У малыша возникли признаки интоксикации организма – повышенная температура, головная боль и ломота в теле? Есть смысл дать ему обезболивающие препараты. Как правило, малышам назначают Нурофен, Панадол, Эффералган.
Гигиена

Как правильно ухаживать за ребенком в период обострения заболевания и можно ли его купать? Этот вопрос до сих пор вызывает споры в среде медиков. Зарубежные педиатры рекомендуют купать малыша, независимо от стадии заболевания, стараясь не повредить пустулы.
Отечественные специалисты обычно против водных процедур. Искупать сына или дочь можно лишь после того, как началось подсыхание прыщей. Аргументируют они такой запрет тем, что во время купания пузырьки могут повредиться и инфицироваться. Однако в жаркие дни периодический душ необходим – вспотевший ребенок незаметно для себя будет расчесывать зудящую и раздраженную кожу.
Важно выбирать белье и одежду из натуральных тканей, а также следить за их чистотой. Это необходимо для того, чтобы не провоцировать зуд на пораженных участках тела. Также нужно контролировать чистоту рук малыша, вовремя подстригать ногти. Он может расчесывать везикулы, способствуя распространению вируса на здоровую кожу и заражению болезнетворными бактериями лопнувших язвочек.
Питьевой режим

Во время любой болезни ребенок нуждается в достаточном количестве жидкости. Если на первых порах у малыша отмечается высокая температура и интоксикация – тем более. Какая должна быть суточная дозировка жидкости? Расчет дневного объема производится согласно возрасту ребенка. Например, малышу 3 лет требуется 105 мл воды на 1 кг веса в сутки. Для ребенка постарше (7 лет) – 95 мл на килограмм веса.
При этом следует давать ребенку не только воду, но и другие напитки – чай, компот, морс. Часть объема жидкости малыш может получать в составе жидких блюд – супов.
Народные средства
Существуют народные средства для борьбы с ветряной оспой. Считается, что ягоды черники угнетают вирус, поэтому рекомендуется их употреблять свежими и в качестве сока, компота, морса. Среди множества народных рецептов можно выделить следующие:
 Отвар ромашки является хорошим помощником в борьбе с ветрянкой
Отвар ромашки является хорошим помощником в борьбе с ветрянкой - Ванны. Готовить отвары лекарственных трав – ромашки, мелиссы, шалфея и добавлять в воду для купания. Также показаны содовые ванны, которые имеют антисептический и противозудный эффект.
- Обтирания. В одном литре воды сварить 1 стакан ячменя, процедить. Использовать отвар для протираний пятен. Данный способ помогает снять зуд.
- Настои трав для приема внутрь. Взять 2 ст. л. сухой смеси ромашки, мать-и-мачехи, календулы, цикория, бессмертника и лопуха, засыпать в термос и залить 0.5 л кипятка. Настаивать восемь часов, пить по полстакана три раза в день.
Терапия маленьких детей до года
Дети до года редко болеют ветрянкой, но если заражение ребенка от 6 месяцев произошло, возможно тяжелое течение. Как правило, отмечается высокая температура (около 40°С), плаксивость и сыпь, которая быстро переходит в гнойную форму. В этом возрасте важно вызвать врача, который может порекомендовать госпитализацию.
Лечение ребенка до года не сильно отличается от общих рекомендаций. Следует допаивать малыша водичкой, особенно если есть температура. Это можно делать с помощью шприца без иглы.
Также педиатр в обязательном порядке назначает противоаллергические средства (Фенистил), чтобы уменьшить зуд. В некоторых случаях назначают противовирусные препараты в виде суппозиториев – Виферон, Интерферон. Однако их эффективность считается недоказанной.

В любом случае лечение ветрянки симптоматическое. Способы терапии у детей до года и возможные осложнения представлены в виде таблицы.
| Симптом | Лечение | Осложнения |
| Температура | Сбивать жаропонижающими, если температура достигает 38.5°С – Нурофен, Парацетамол в дозировке согласно возрасту | Судороги – при их появлении вызвать скорую помощь. Возможна кардиомиопатия – осложнения на сердце. Следует сделать ЭКГ, если температура поднималась до 40°С и выше. Чтобы избежать интоксикации, показано обильное питье. |
| Сыпь | Смазывать антисептиком | При снижении иммунитета возможны гнойно-воспалительные заболевания кожных покровов – абсцессы. Требуется серьезное лечение, прием антибиотиков. |
| Кашель, затрудненное дыхание, синюшность носогубного треугольника | Требуется госпитализация | Ветряночная пневмония вирусного характера. |
Карантин
Болезнь передается воздушно-капельным путем, и чаще дети ее приносят из детского сада. В замкнутом пространстве вирус распространяется стремительно, и, стоит кому-то из коллектива заболеть – тут же обнаруживаются новые жертвы вируса. По правилам, в группе объявляется карантин, длительность которого составляет три недели с момента регистрации заболевания. За это время кто-то из малышей заболевает ветрянкой? Тогда карантин продлевается.
Детей, которых не было в группе на момент выявления вируса, не рекомендуется водить в сад во время карантина. Однако некоторые родители, напротив, приводят малыша в группу (под расписку), поскольку хотят, чтобы он переболел ветрянкой, пока мал. Такая политика призвана обезопасить человека от заболевания в будущем.
В отелях Турции этим летом вновь отмечается вспышка вируса коксаки, который называют турецкой ветрянкой. Он поражает кишечно-желудочный такт и быстро распространяется при чихании и кашле, а также через зараженные предметы и воду. Болеют как дети, так и взрослые. Инкубационный период турецкой ветрянки – от 2 до 10 дней. Симптомы болезни ярко выраженные, начинается она с резкой вспышки высокой температуры, вплоть до 40 градусов. На теле, чаще всего на стопах, руках и лице возле рта, появляется сыпь в виде мелких язвочек и пузырьков. Пораженные вирусом коксаки испытывают тошноту, резкую боль в горле, как при ангине и сильный зуд. Позже к этим симптомам добавляются понос, насморк и кашель.
Препараты для лечения от вируса коксаки не существуют. Антибиотики не помогают тоже. Врачи рекомендуют заболевшим турецкой ветрянкой постельный режим, обильное питьё, при высокой температуре жаропонижающие, при поносе регидрон, а также пастилки от болей в горле и кашле. Максимум, через 10 дней наступает выздоровление. Самым опасным осложнением может быть менингит. К счастью, он случается очень редко.

Самым действенным способом избежать заражение турецкой ветрянкой это профилактика. Перед покупкой тура изучите отзывы об отеле. Выбирайте те, где не выявлены вспышки этой болезни. Если все же вы попали в отель, где случилась инфекция, то чтобы не заразиться, не купайтесь в бассейне и не водите ребёнка на детскую анимацию. Мойте руки перед едой, а к шведскому столу старайтесь приходить первыми, пока общие ложки не захватаны чужими руками.
Трудно сказать, в каких отелях Турции распространен вирус коксаки в 2017 году. По отзывам отдыхающих в июле он был отмечен по всему средиземноморскому побережью. Только в июне болезнь диагностировали у 270 туристов. А сколько не обращались к врачу? Приведём для примера отрывки из отзыва, взятого с туристического форума.
«На днях прилетели из Аланьи. Там в пятизвёздочном отеле ребенок подхватил вирус турецкой ветрянки. К местному врачу мы не обращались, так как не хотели ехать в местную клинику. Позвонили своему в Москву и описали симптомы болезни. Она сразу же поставила диагноз и дала рекомендации, как лечить турецкую ветрянку. За неимением необходимых растворов, мы обрабатывали сыпь на теле ребенка водкой, а затем посыпали присыпкой. В турецкой аптеке банка стоит 3 доллара. Хорошо, что было средство от аллергии, которое немного снимало зуд.

Мой совет тем, кто едет с детьми в отели Турции в 2017 году. Купайтесь только в море и никаких бассейнов. Чаще мойте руки с мылом, а лучше обрабатывайте их антисептиками. Если купили фрукты, сполосните их водой из бутылки. Фруктовую нарезку детям в ресторане лучше не давать.
Название отеля не хочу тут писать. Мы в нем отдыхали уже четвертый раз и всегда были довольны. Грешу на детскую экскурсию, которая была за три дня до появления первых симптомов турецкой ветрянки у моего ребенка».
Что тут добавить? Итак все ясно. Турецкая ветрянка коксаки в 2017 году многим испортит отпуск.
Новые статьи
- Русско-португальский разговорник для туристов (путешественников) с произношением
- Португальский язык для туристов
- Какие основные различия испанского языка в Испании и Латинской Америке?
- Датско-русские онлайн-переводчики Датский язык переводчик
- Чем отличается португальский язык от испанского
- Транзитный сатурн в оппозиции к натальному сатурну Оппозиция Луна – Сатурн в радиксе мужчины
- Гороскоп работы и денег
- Защита от сглаза и зависти поможет сохранить то, что дорого Как ставить защиту от
- Что значит, если снится сон во сне?
- Китайский гороскоп БЫК (Вол)
Популярные статьи
- Травяные чаи при боли в горле
- Что делать при поносе и температуре у взрослого
- Гадание на воске: правильное толкование фигур Порядок проведения гадания
- Совместимость лунных рыб Кто подходит женщине с луной в рыбах
- Что любит Скорпион в сексе?
- Снилось сосед спускается со стремянки по ванге
- Краткий курс теоретической механики
- Подготовка к ЕГЭ по математике (профильный уровень): задания, решения и объяснения
- Софийско-успенский собор в тобольске
- Полтавская епархия подтвердила свою верность канонической упц
